 Tiedättehän piirroksen suuresta suljetusta laatikosta, jonka sivuissa on pieniä aukkoja, joihin ihmiset kurkistelevat yrittäen tulkita sisältöä. Yksi näkee omasta näkövinkkelistään jotain liikkuvaa ja käärmemäistä, toinen harmaata, kuivaa nahkaa, kolmas karvatupsun. Koska yleiskuva puuttuu, kurkkijoilta jää ymmärtämättä, että laatikossa on norsu.
Tiedättehän piirroksen suuresta suljetusta laatikosta, jonka sivuissa on pieniä aukkoja, joihin ihmiset kurkistelevat yrittäen tulkita sisältöä. Yksi näkee omasta näkövinkkelistään jotain liikkuvaa ja käärmemäistä, toinen harmaata, kuivaa nahkaa, kolmas karvatupsun. Koska yleiskuva puuttuu, kurkkijoilta jää ymmärtämättä, että laatikossa on norsu.
Takavuosien väitöskirjanohjaajani, jo edesmennyt dosentti Hannu Somer, käytti tätä kuvaa luennoillaan kuvatessaan neurologisen tutkimuksen luonnetta ja kokonaiskuvan muodostamisen tärkeyttä. Ajattelen usein paitsi Hannua, myös vertauskuvaa; se sopii hyvin kokeelliseen uutta selvittävään tutkimukseen. Ensimmäisen tiedonmurunsa perusteella tutkija poraa pikkuruisen reiän umpinaisen laatikon seinään ja kurkistaa. Näkemänsä perusteella hän tekee johtopäätöksiä, joka voi olla oikeansuuntainen tai väärä. Jos moni katsoo samasta aukosta, ja tekee saman johtopäätöksen, kapeasta katsannosta voi muodostua fakta. Sen, joka uskaltautuu koskemattomalle pinnalle poraamaan, saa kärsästä kiinni ja ymmärtää norsun luonteen, on huudettava kovaa vallitsevan tietomuurin yli, jotta ääni kuuluisi.
Parkinsonin taudin syntymekanismi on yhä salaisuuksien laatikko, vaikka tuhannet tutkijat vuosikymmenten varrella ovat reikiä siihen jo synnyttäneetkin, sekä yksittäin että haulikolla. Taudissa dopamiini-hermosolut hiljalleen rappeutuvat ja kuolevat, mistä seuraa liikkeiden jäykkyys ja vapina. Tautiin liittyy kuitenkin myös alkuoireita keskushermoston ulkopuolella: yli 80% potilaista kärsii ummetuksesta jo vuosia ennen muiden oireiden puhkeamista. Miksi dopamiinisolut kuolevat, mistä muut oireet johtuvat, ja onko näiden välillä yhteys, on hämärän peitossa.
Mitokondrioiden, solun voimalaitosten, toimintahäiriön osuudesta Parkinsonin taudin taustalla on spekuloitu vuosikymmeniä. Hypoteesin alkupisteenä oli traaginen tapaus 1970-luvulla. Amerikkalaisten kemianopiskelijoiden huumeenvalmistusprosessin sivutuotteena syntyi myrkyllistä MPTP:tä, joka aiheutti ainetta nauttineille muutamassa päivässä Parkinsonin tautia muistuttavan oireiston. MPTP:n aineenvaihduntatuote MPP+ hakeutuu ja kertyy erityisesti dopamiinihermosoluihin, ja siellä se estää mitokondrioiden hengitysketjun kompleksi I:n toimintaa. On selvää, että myrkyn kasautuminen, solujen kuolema ja Parkinson olivat toistensa seurauksia. Malli onkin pitkään ollut avaintyökalu dopamiinisolujen tuhoamiseksi tautimalleilla. Sen sijaan se, kertooko myrkkymalli mitään todellisesta Parkinsonin taudin mekanismista tai mitokondrioiden kompleksi I:n roolista siinä, on varsin kyseenalaista.
Mitokondriomyllyyn virtasi lisää vettä, kun 2000-luvulla löydettiin periytyvän varhaisalkuisen Parkinsonin taudin taustalta virheitä mm. Parkin ja Pink1 proteiineista, joilla oli rooli mitokondrioissa tai niiden ylläpidossa. Genetiikka osoitti syy-yhteyden, mutta miten proteiinit tautiin johtivat, oli epäselvää. Amerikkalaiset tutkijat havaitsivat viljellessään soluja CCCP myrkyn läsnäollessa, että mitokondrioiden sähkövaraus purkautui, ja tuolloin Parkin ja Pink1 merkitsivät vaurioituneet mitokondriot poistettaviksi. Tämä löydös innosti tuhansia tutkijoita ympäri maailmaa – vihdoinkin konkreettinen kurkistusaukko! Ehkä dopamiinisoluissa tarvittiin mitokondrioiden laaduntarkkailua muita soluja enemmän!
Joukko mitokondriotutkijoita kuitenkin murisi vastaan. Ensinnäkin, CCCP myrkky aiheutti mitokondriokriisin, jollaista ei tapahdu luonnossa. Toiseksi, Parkin ja Pink1 eivät hiirten dopamiinisoluissa merkinneet viallisia mitokondrioita. Kriitikoista vaikutti siltä, että suuri osa tutkijakenttää tiirasi yksissä tuumin norsun ohi.
Oppositio ei ollut yksin. Kanadalaiset tutkjat Michel Desjardins’n ja Heidi McBride kyseenalaistivat dogman. He julkaisivat viime vuonna tieteellisessä Cell-aikakauslehdessä tutkimuksen, jonka kauneus pani kirjoittajan silmäkulmat kiiltelemään. He havaitsivat, että mitokondrioiden pinnasta silmikoitui pieniä nesterakkuloita, jotka kuljettivat lastinsa solun pinnalle, esiteltäviksi autoantigeeneinä kehon puolustussoluille. Mikä kiinnostavinta, jos tutkijat poistivat Parkin-geenin, antigeenejä päätyi solun pinnalle enemmän. Tämä taas oli omiaan ärsyttämään puolustussoluja, mikä aiheutti tulehdusreaktion. Parkin ja Pink1 geenien läsnäolo siis suojasi soluja estäen tulehdusta, ja toisaalta juuri nämä geenit myös viallisina tai puuttuvina aiheuttivat aikaista Parkinsonin tautia. Miten upea uusi ajatus!
Vihdoinkin avautui luukku, joka selitti monia aiempia löydöksiä, ja nosti esiin suuren määrän kiinnostavia jatkokysymyksiä. Ovatko dopamiinisolut immunologisesti aktiivisia? Voivatko taudin alkuvaiheen suolisto-oireet olla autoimmuunipohjaisia? Onko Parkinson suolistosta alkava tulehdustauti?
Ennustan, että kuvaan on ilmestymässä norsu.
Viite: https://www.ncbi.nlm.nih.gov/pubmed/27345367
Anu Wartiovaara
Akatemiaprofessori, kliinisen molekyylilääketieteen professori

 Helsingin Sanomissa on viime päivinä nostettu esille lääkärikoulutuksen vaativuus ja lääketieteen opiskelijoiden jaksaminen. Keskustelun käynnisti
Helsingin Sanomissa on viime päivinä nostettu esille lääkärikoulutuksen vaativuus ja lääketieteen opiskelijoiden jaksaminen. Keskustelun käynnisti  Tämän vuoden helmikuussa The Wall Street Journal kirjoitti tee-se-itse CRISPR –geenieditointiteknologiasta otsikolla: ”DIY Gene Editing: Fast, Cheap—and Worrisome”. Yhdysvalloissa on jo jonkin aikaa ollut mahdollista tilata kotiin CRISPR-kittejä, joiden avulla voi tehdä genomieditointia hiivalla, bakteereilla tai uusimpana tulokkaana jopa itsellään. Oluthiivan muokkaaminen fluoresoivaksi lisäämällä siihen meduusan vihreä fluoresoiva geeni (GFP) kuulostaa vielä viattomalta ja hauskalta tavalta oppia uusinta bioteknologiaa. Se voisi lähitulevaisuudessa kuulua jopa lukion valinnaiskursseihin meilläkin. Nopeaa, helppoa ja halpaa, kuten WSJ otsikoi.
Tämän vuoden helmikuussa The Wall Street Journal kirjoitti tee-se-itse CRISPR –geenieditointiteknologiasta otsikolla: ”DIY Gene Editing: Fast, Cheap—and Worrisome”. Yhdysvalloissa on jo jonkin aikaa ollut mahdollista tilata kotiin CRISPR-kittejä, joiden avulla voi tehdä genomieditointia hiivalla, bakteereilla tai uusimpana tulokkaana jopa itsellään. Oluthiivan muokkaaminen fluoresoivaksi lisäämällä siihen meduusan vihreä fluoresoiva geeni (GFP) kuulostaa vielä viattomalta ja hauskalta tavalta oppia uusinta bioteknologiaa. Se voisi lähitulevaisuudessa kuulua jopa lukion valinnaiskursseihin meilläkin. Nopeaa, helppoa ja halpaa, kuten WSJ otsikoi.
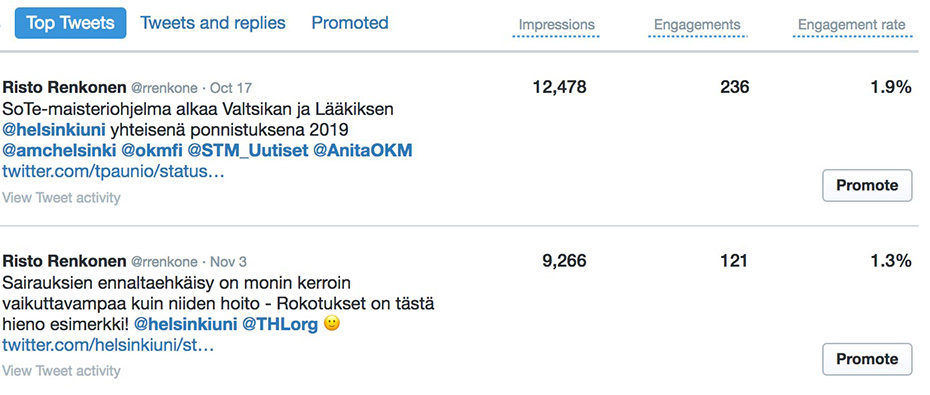

 Molekyylitason lääketieteen huima kehitys on tuonut esiin uusia ongelmia. Osaamme nykyään hoitaa aiemmin letaaleja tauteja tai antaa lisää hyvää toimintakykyä, mikä on loistavaa. Toisaalta, kun mittarina on raha, tällaisten hoitojen ja niiden mahdollistaman elämän arvo voidaan saada näkyviin ja antaa sille numero.
Molekyylitason lääketieteen huima kehitys on tuonut esiin uusia ongelmia. Osaamme nykyään hoitaa aiemmin letaaleja tauteja tai antaa lisää hyvää toimintakykyä, mikä on loistavaa. Toisaalta, kun mittarina on raha, tällaisten hoitojen ja niiden mahdollistaman elämän arvo voidaan saada näkyviin ja antaa sille numero.

 Muisti ja sen ulottuvuudet ovat innoittaneet elokuvantekijöitä ja kirjailijoita kautta aikain. Tieteistarinoissa on pyyhitty muistista kivuliaita asioita, luotu valheellisia muistoja tai herätetty henkiin lapsuuden kokemuksia. Aki Kaurismäen elokuva ”Mies vailla menneisyyttä” kertoo muistinsa menettäneestä miehestä, joka ajautuu yhteiskunnan reuna-alueille ja rakentaa elämänsä alusta vähäosaisten parissa. Elokuva kuvaa rujolla mutta lämpimällä tavalla sitä, miten muistinsa menettäessään kadottaa samalla paljon muutakin – identiteetin, läheiset ihmiset ja elämän peruspilarit.
Muisti ja sen ulottuvuudet ovat innoittaneet elokuvantekijöitä ja kirjailijoita kautta aikain. Tieteistarinoissa on pyyhitty muistista kivuliaita asioita, luotu valheellisia muistoja tai herätetty henkiin lapsuuden kokemuksia. Aki Kaurismäen elokuva ”Mies vailla menneisyyttä” kertoo muistinsa menettäneestä miehestä, joka ajautuu yhteiskunnan reuna-alueille ja rakentaa elämänsä alusta vähäosaisten parissa. Elokuva kuvaa rujolla mutta lämpimällä tavalla sitä, miten muistinsa menettäessään kadottaa samalla paljon muutakin – identiteetin, läheiset ihmiset ja elämän peruspilarit. Tässä heti alkuun ilmainen neuvo niille, jotka haluavat toimia asiantuntijoina: älä verkostoidu, älä edes suunnittele verkostoitumista, älä tee kansainvälistä yhteistyötä, älä osallistu kliinisiin lääketutkimuksiin, älä tee yhteistyötä terveysalan yritysten kanssa äläkä missään nimessä luennoi firmojen tukemissa tilaisuuksissa.
Tässä heti alkuun ilmainen neuvo niille, jotka haluavat toimia asiantuntijoina: älä verkostoidu, älä edes suunnittele verkostoitumista, älä tee kansainvälistä yhteistyötä, älä osallistu kliinisiin lääketutkimuksiin, älä tee yhteistyötä terveysalan yritysten kanssa äläkä missään nimessä luennoi firmojen tukemissa tilaisuuksissa. Hallituksestamme on SOTE uudistuksen suhteen muodostunut epävireinen trio: kolme yhden asian liikettä, joista yksi keskittyy lähinnä sementoimaan monopoliasemaansa Suomen kuntahallinnon kunkkuna, toinen on valmis millä hinnalla hyvänsä luomaan koko järjestelmästä kansainvälisten jättiyritysten voitontavoitteluautomaatin ja kolmannen johtoteemana on ollut onnettomien turvapaikanhakijoiden kuritus.
Hallituksestamme on SOTE uudistuksen suhteen muodostunut epävireinen trio: kolme yhden asian liikettä, joista yksi keskittyy lähinnä sementoimaan monopoliasemaansa Suomen kuntahallinnon kunkkuna, toinen on valmis millä hinnalla hyvänsä luomaan koko järjestelmästä kansainvälisten jättiyritysten voitontavoitteluautomaatin ja kolmannen johtoteemana on ollut onnettomien turvapaikanhakijoiden kuritus.